小儿霍奇金病
概述:
霍奇金病(
Hodgkin's disease of children)是淋巴网状组织的恶性肿瘤,常发生于一组淋巴结而扩散至其他淋巴结和(或)结外器官或组织。肿瘤组织的成分复杂,包括肿瘤性与反应性两种,往往呈肉芽肿样改变,具有特征性里-施(Reed-Sternberg,R-S)细胞。本病临床经过呈多样性,多起自淋巴结,特征为无痛性淋巴结肿大,不治疗,病变将继续发展,导致患者死亡,近代治疗措施有可能治愈本病。
霍奇金病的浸润细胞有多样性,多数为形态正常的反应性细胞,其中的R-S细胞由相对成熟的淋巴细胞恶性转化而来。
 流行病学
流行病学
流行病学:1832年霍奇金(Hodgkin)首先对本病在解剖学水平进行描述,因此而命名为霍奇金病,当时认为它是一种脾脏和淋巴结异常性疾病。直至19世纪50年代以后由于显微镜技术的发展才对本病有了更进一步的了解,镜下观察到巨大畸形的细胞作为霍奇金病的诊断依据。Sternberg和Reed分别在1898年和1902年对霍奇金病的组织病理学变化做了全面的定义和说明。Reed对本病中的巨型多核细胞作了仔细的描述,并否认了这些细胞来自变异型结核的观点,以后这些畸形巨型细胞被命名为Reed-Sternberg细胞(R-S细胞)。
根据我国上海市肿瘤登记系统,1986~1992年,0~14岁组儿童HD的年发病率为2.39/100万,男女比为2.3∶1。流行病学调查提示疱疹病毒6、巨细胞包涵体病毒、EB病毒感染可能与发病有关。
 病因
病因
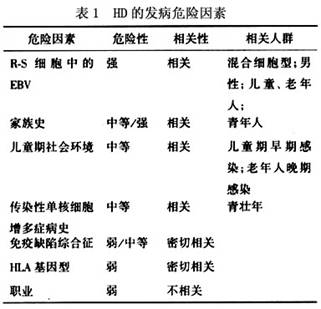
病因: HD的病因及发病机制不明(表1)。许多研究提示病毒感染及免疫异常可能是发病因素。
1.感染因素 很多动物如鸡、大鼠、小鼠、猫和牛的淋巴瘤可由病毒引起,通常是RNA病毒。目前,从流行病学、病毒学和免疫学方面均证明伯基特(Burkitt)淋巴瘤的发生与Epstein-Barr(EB)病毒有密切关系。大多数伯基特淋巴瘤患儿血清中EB病毒抗体滴度明显增高。HD与传染性单核细胞增多症的既往史及EB病毒的接触有关,由于EB病毒导致的传染性单核细胞增多症患者发生HD的危险性是一般人群的3~4倍。
2.免疫因素 一些先天性免疫缺陷病,如无丙种球蛋白血症,较易发生淋巴瘤;肾移植接受免疫治疗者,其发生肿瘤的危险性比正常人高200倍,其中1/3是淋巴瘤。又如类风湿关节炎、
系统性红斑狼疮、免疫性溶血等自身免疫性疾病,易并发淋巴瘤。HD患者常有淋巴细胞转化率和玫瑰花结形成率降低、皮肤迟发超敏反应阴性等细胞免疫缺陷表现。在疾病进展期IgG、IgA及IgM均下降,以IgM下降明显,特别是淋巴细胞减少型尤著,说明体液免疫亦有缺陷。
3.遗传和环境因素 文献报道,HD和其他
恶性淋巴瘤可发生在一个家族的多个成员中。估计一个HD患者的近亲发生此病的危险性比一般人群高3~5倍。在单卵双胞胎中HD的发病危险性比一般人群高100倍,而在杂合的双胞胎中则没有升高的危险性。有报道组织相容性抗原(HLA-A)与HD有明显关系,即HLA-A
11和W
5、HLA-B
7和W
15者易患HD。部分有
染色体异常的疾病,如先天愚型、
先天性睾丸发育不全者,淋巴瘤的发生率较高。一些资料显示,HD的发生可能和环境有关;也有报道其发生与服用苯妥英钠(大仑丁)及接触家畜特别是兔有关。
 发病机制
发病机制
发病机制:病变组织中常有正常淋巴细胞、浆细胞、嗜酸粒细胞、组织细胞反应性浸润,伴有细胞形态异常的R-S细胞。R-S细胞大而畸形,直径≥15~45μm,有丰富的胞浆,多核或多叶核,核膜染色深,有细致的染色质网,在核仁周围形成淡染的圈影、核仁大而明显。未见到R-S细胞时很难诊断本病,但在其他一些疾病中如传染性单核细胞增多症、非霍奇金淋巴瘤及其他非淋巴系恶性肿瘤中也可见到类似细胞。
根据RYE分类系统,将HD分为4个组织学亚型:
1.淋巴细胞优势型(lymphocyte predominant,LP) 占10%~15%,男孩及小年龄患儿多见,临床病变常较局限。
2.混合细胞型(mixed cellularity,MC) 10岁以下儿童多见,R-S细胞较易见,上述各种类型的反应性细胞浸润,可见有灶性坏死和纤维化。临床上病变范围常较广泛,伴有淋巴结外病变。
3.淋巴细胞削减型(lymphocyte depleted,LD) 在儿童中较少见,HIV感染病人中多见,病变中有大量畸形的恶性网状组织细胞和R-S细胞,淋巴细胞少见,有广泛的坏死和纤维灶。
4.结节硬化型(nodular sclerosing,NS) 在儿童中最常见,易见R-S细胞,淋巴结有包膜,胶原性束带从包膜延伸将淋巴结隔成多个小结,临床上以下颈部、锁骨上、纵隔发病为多见。
 临床表现
临床表现
临床表现:
1.发病年龄和性别 学龄及学龄前儿童发病较多,多数报道最小年龄为2、3岁,多为2岁以上儿童,偶有婴儿病例报道。男性明显多于女性,男女比例达3∶1以上。
2.发病方式及原发损害部位 本病多起自淋巴结,特征为无痛性淋巴结肿大,但触摸起来有“橡皮样感”。肿大的淋巴结经常存在数周或数月,增大或缩小均与是否给予抗生素治疗无关。多数儿童以无症状的颈部淋巴结肿大起病,占60%~90%,并沿相邻的淋巴通路扩散,病程进展较缓慢;有时病灶可自横膈以上跳跃到横膈以下,而首先累及脾脏及脾门淋巴结;少数以顽固性咳嗽开始,经X线检查发现纵隔肿块。也有因弛张高热或多组浅淋巴结轻度肿大,经活体组织检查而确定诊断。偶有原发损害在深部淋巴组织,有时虽发热、贫血等全身症状已很明显,但仍难于确定诊断。
3.全身症状 非特异性症状包括发热、乏力、厌食、轻度消瘦、瘙痒。原因不明38℃以上发热或周期性发热、6个月内体重减轻10%以上、大量盗汗时应想到本病。
4.淋巴结肿大 无痛性锁骨上、颈部或其他部位淋巴结肿大为最常见,淋巴结质硬有橡皮样感觉。约2/3的病人就诊时有不同程度的纵隔浸润,引起咳嗽等气管、支气管受压症状。肿瘤原发于锁骨上、颈部较多见,腋下、腹股沟、腹腔淋巴结为原发者相对少见。肿块增大时可产生相关部位的压迫症状。
5.可合并免疫功能紊乱 如合并免疫性
溶血性贫血,有贫血、
黄疸、网织红细胞升高、Coombs试验阳性。合并免疫性血小板减少症时,有血小板减少、出血倾向、血小板相关抗体增高、骨髓巨核细胞成熟障碍。
6.临床分期 准确的临床分期是制定正确的治疗方案和估计预后的前提。分期可分为临床分期,指临床检查所发现的侵犯范围;病理分期(PS),系包括剖腹探查、外科取样及骨髓活检后所发现的侵犯范围。
(1)国际分期:目前国内外均采用1971年的Ann Arbor会议修改的分期方案,1989年在英国Cotswalds举行的会议对此方案作了补充及修改(表2)。它包括了原来Ann Arbor分期所没有的特征,如表现形式、年龄、性别、纵隔肿块的评价、血清LDH、白蛋白、总淋巴细胞计数及侵犯淋巴结的数目。除年龄外,该国际分期修正方案也适用于儿童。根据病变侵犯的解剖部位,界定疾病分布的广泛程度进行分期的目的是为临床治疗提供依据。
(2)临床分期(CS):各期还根据有无全身症状分为A和B两组,无全身症状者为A组,有则为B组。
①全身症状包括:
A.体重减轻,就诊前6个月内无其他原因体重减轻10%以上。
B.发热,原因不明的发热,体温经常在38℃以上。
C.盗汗,夜间或入睡时出汗。
②检查项目及分期程序:临床分期所需进行的检查项目及分期程序如下:
A.常规检查项目:
a.病史:特别注意有无“B”组症状,活体组织标本的检查与复审。
b.全身体检:特别注意淋巴结肿大,包括滑车上淋巴结、咽淋巴环、肝
脾肿大、骨压痛。
c.实验室检查:血细胞计数、血沉、尿素氮、尿酸、电解质、肝功能测定,骨髓液抽吸及活检。
d.放射学检查:胸部摄影,双足淋巴造影,静脉尿道造影。
B.必要时检查项目:胸部和腹部的CT扫描;剖腹探查,淋巴结与肝脏活检,脾脏切除;骨骼放射摄影,放射性核素骨显像;67Ga闪烁扫描图。
阳离子放射断层(positron emission tomography,PET):对于HD的评估是一个重要工具,但与磁共振(MRI)一样不做常规应用。对于有明确部位的疾病,检查阳性率为86%,而且还能发现以前不能检查出来的而要通过活检才能确诊的疾病,对于治疗后微小残留病灶、结外侵犯病变和转移及复发的监测也有重要作用。
(3)病理分期(PS):是指除了上述临床检查外,再加上以下项目检查所发现的病变范围。
①双侧髂后上棘骨髓穿刺活检。
②剖腹探查,包括脾切除活检,肝穿刺及楔形活检,以及腹主动脉旁、肠系膜、肝门及脾门淋巴结取样活检,必要时亦可用腹腔镜代替剖腹探查。
应该注意,并非所有患者均需病理分期,仅在制定治疗方案,需要了解有无腹腔内隐匿病变及脾侵犯时,才需要做剖腹分期;如拟定治疗方法不决定于腹腔病变详情时,则不必做剖腹手术。此外,随着PET技术的推广应用,剖腹探查的必要性将明显减少。
 并发症
并发症
并发症:纵隔肿块,气管、支气管受压症状,贫血等。合并免疫性血小板减少症时,有血小板减少和出血倾向。
 实验室检查
实验室检查
实验室检查:
1.血液学检查 血常规检查常无特异性异常,偶可见到嗜酸粒细胞或单核细胞增多。血沉可增快。
2.淋巴结活检 病理组织形态检查是确诊的必需手段。
3.骨髓活检 HD可发生灶性骨髓转移,因此骨髓活检比骨髓涂片容易发现肿瘤细胞,在治疗前应常规作骨髓活检。
 其他辅助检查
其他辅助检查
其他辅助检查:影像学检查,可选择性做胸部X线平片、腹部B超、胸部CT、腹部CT,以确定病变的范围。由于67Ga对淋巴组织亲和力高,可做67Ga扫描作为补充检查确定肿瘤浸润范围。
 诊断
诊断
诊断:完整的诊断必须包括疾病分期,以指导临床治疗与随访,根据体格检查及相关实验室检查可做出分期诊断,较常用的HD分期系统为Ann Arbor分期(表2)。
 鉴别诊断
鉴别诊断
鉴别诊断:无痛性进行性淋巴结肿大,特别是颈淋巴结肿大时,应考虑本病,但需要活体组织检查才能确定诊断。应注意与下列疾病鉴别:
1.
结核性淋巴结炎 肿大淋巴结活体组织检查是可靠的鉴别方法。详细病史、结核菌素试验和发现其他部位(特别是肺)结核病灶可协助鉴别。
2.急性淋巴细胞性白血病 可有显著局部淋巴结肿大,但同时常有多部位淋巴结不同程度肿大,且发热、贫血、出血、肝
脾肿大等全身症状明显。外周血及骨髓出现较多的原始淋巴细胞可资鉴别。
3.传染性单核细胞增多症 除多组淋巴结肿大外,血中出现10%以上异型淋巴细胞,EBV特异血清学检查常有阳性发现。
4.恶性组织细胞病 可有肝、脾、淋巴结肿大。但发热、出血、贫血等全身症状较明显,病情进展快且常有肝、肾等多脏器损害,外周血白细胞数常降低,骨髓涂片检查发现异型组织细胞可资鉴别。个别不典型病例只有靠活体组织检查,才能鉴别。
5.良性淋巴结肿大 如
巨大淋巴结增生或伴巨大淋巴结肿大的良性窦性组织细胞增生症等良性淋巴结肿大,应注意以临床特点和病理活体组织检查作鉴别。
6.非霍奇金淋巴瘤 HD起病缓慢,病程较长,不会迅速危及患儿生命,多先起自淋巴结。而儿童期NHL均为高度恶性型,病程短,常可使患儿迅速致命,且除起自淋巴结外,常有骨髓、睾丸及中枢神经系统受累。HD由于淋巴组织慢性进行性增殖形成无痛性肿块,以淋巴细胞和网状细胞同时增生,且可见R-S细胞为其特征,病理和活体组织检查可资鉴别。
7.免疫母细胞性淋巴结病 淋巴结肿大、发热、盗汗、体重减轻等症状与HD相似,淋巴结活体组织检查可作鉴别。
 治疗
治疗
治疗:主要的治疗手段为化疗和放疗。
1.放疗 HD对放疗敏感,20世纪70年代以前,无论年龄、分型和分期的差别均采用放疗。70年代以后才有专门以儿童为对象的治疗方案。目前对生长期儿童主要采用联合化疗加肿瘤浸润野低剂量放疗,有试图进一步减少或删除放疗的倾向。对已完全发育的青少年局限性病变采用肿瘤扩大野高剂量放疗。常用的放疗野有以下几个:
(1)Waldeyer野:用于Waldeyer或耳前淋巴结病变。上颈部病变并以放疗为单一治疗手段时应同时做Waldeyer野预防性放疗。
(2)横膈上斗篷样野:包括颌下、颏下、颈部、锁骨上下、腋下、纵隔和肺门淋巴结。
(3)横膈下野:包括脾和主动脉旁淋巴结。
(4)倒“Y”野:包括髂总、髂外、腹股沟淋巴结。
2.化疗 经典联合化疗方案MOPP对成人与儿童的晚期HD有50%的治愈率。ABVD方案仍可使50%的MOPP耐药者获得缓解。MOPP与ABVD联合时耐药者减少。化疗剂量宜大,但过长的维持治疗并不延长缓解期。根据不同分期以4~6个疗程为宜。常用的MOPP、COPP、COPP/ABV方案(表3)。
 预后
预后
预后:有文献报道,10岁及以下的儿童较11岁以上儿童、青少年有明显的低复发率和长期存活率。但10岁以下行脾切除术的HD患儿因感染的风险较高,长期生存率受此因素影响。
HD在合理的治疗下预后良好,治愈率可达80%~90%,但反复复发的晚期广泛病变预后仍不良,HD可见远期复发。远期死亡者死于治疗相关并发症多于疾病本身。常见的与放疗、化疗相关并影响远期生活质量的合并症有放疗部位的软组织、骨骼发育不良及畸形,放疗野内脏器功能障碍,心、肺功能障碍,不育和第二肿瘤等。影响预后的因素:
1.临床分期 Ⅰ~Ⅱ期5年生存率可达80%~90%,10年生存率60%~70%,Ⅲ及Ⅳ期5年生存率分别为73%及63%。
2.病理分型 预后好坏的顺序依次是淋巴细胞为主型,结节硬化型,混合细胞型和淋巴细胞消减型,其5年生存率分别为94.3%~82.4%及不到30%。
3.年龄 年龄越大预后越差。
4.原发灶的部位 原发于纵隔者比颈部者差,因后者能进行较彻底的放射治疗。
5.就诊时有无全身疾病。
6.脾脏受累情况脾脏受累越重,预后越差。
 预防
预防
预防:参考白血病预防措施:
1.避免接触有害因素 避免接触有害化学物质、电离辐射等引起白血病的因素,接触毒物或放射性物质时,应加强各种防护措施;避免环境污染,尤其是室内环境污染;注意合理用药,慎用细胞毒药物等。
2.大力开展防治各种感染性疾病,尤其是病毒感染性疾病。做好预防接种。
3.做好优生工作,防止某些先天性疾病,如21-三体、范可尼贫血等。加强体育锻炼,注意饮食卫生,保持心情舒畅,劳逸结合,增强机体抵抗力。



 流行病学
流行病学
 病因
病因
 发病机制
发病机制
 临床表现
临床表现

 并发症
并发症
 实验室检查
实验室检查
 其他辅助检查
其他辅助检查
 诊断
诊断
 鉴别诊断
鉴别诊断
 治疗
治疗

 预后
预后
 预防
预防